Dyslipidemia në diabet është një gjendje kur gjaku i pacientit përmban një përmbajtje të ngritur të lipoproteinave dhe lipideve.
Një tepricë e këtyre substancave është e rrezikshme në atë që rrit mundësinë e keqfunksionimeve të ndryshme në punën e sistemit kardiovaskular, gjë që shpesh çon në shfaqjen e aterosklerozës. Një përqendrim i lartë i kolesterolit kontribuon në shfaqjen e pankreatitit akut.
Hiperlipidemia shpesh shoqërohet me diabet. Fotografia klinike e kësaj gjendje është e ngjashme me shenjat e patologjive kardiake dhe aterosklerozës. Ju mund ta zbuloni atë pas një testi laboratorik.
Dyslipidemia: çfarë është ajo, faktorët e zhvillimit për diabetin
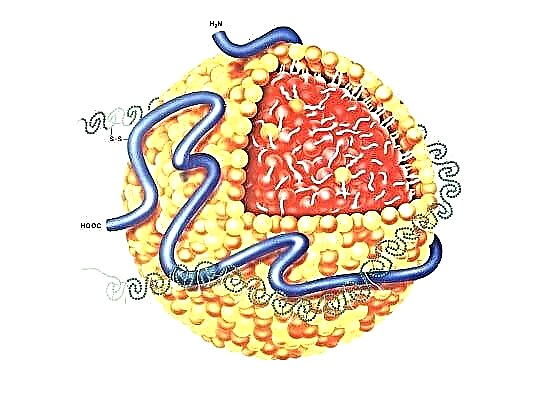 Lipoproteinat janë komplekse makromolekulare, sferike që janë bartës të proteinave dhe lipideve të ndryshme në plazmën e gjakut. Trigliceridet hidrofobike së bashku me molekulat e esterit të kolesterolit formojnë thelbin e lipoproteinave, i cili është i rrethuar nga proteina amfipatike dhe fosfolipide.
Lipoproteinat janë komplekse makromolekulare, sferike që janë bartës të proteinave dhe lipideve të ndryshme në plazmën e gjakut. Trigliceridet hidrofobike së bashku me molekulat e esterit të kolesterolit formojnë thelbin e lipoproteinave, i cili është i rrethuar nga proteina amfipatike dhe fosfolipide.
Bërthama e lipoproteinave mbart 100-5000 estere të kolesterolit dhe molekula të triglicerideve. Proteinat sipërfaqësore të lipoproteinave janë alo-lipoproteina. Ato jo vetëm që çlirojnë lipide nga bërthama, por marrin pjesë edhe në transportin e lipoproteinave dhe rregullimin e përqendrimeve të lipideve plazmatike.
Apolipoproteina B100 është e nevojshme për prodhimin e lipoproteinave hepatike me dendësi të ndryshme (të ulëta, të ndërmjetme, të dendura). Apo B 48 është përgjegjës për hyrjen e kolomikronëve nga zorrët. Dhe ApoA-1 është proteina kryesore strukturore e HDL.
Dyslipidemia në diabetin tip 2 është shkaktuar nga një numër faktorësh:
- Metabolizëm i pakonkuruar.
- Trashje.
- Një reagim negativ pas marrjes së një doze të madhe të barnave të caktuara (beta-bllokues, diuretikë, androgjene, kortikosteroide sistemike, progestins, imunosupresivë, AIP).
- Hiperlipidemia e trashëguar.
- Sëmundjet shoqëruese (më shpesh me diabet - kjo është hipotiroidizëm).
Pse diabeti ndërpret metabolizmin e lipoproteinës dhe kolomikronit? Pas ngrënies, trigliceridet (yndyrnat dietike) së bashku me kolesterolin thithen nga zorrët e vogla dhe futen në bërthamën e kilomikroneve formuese që hyjnë në sistemin limfatik, dhe pasi ato të përfshihen në qarkullim nëpër kafe supë venë.
Në shtratin kapilar, muskujt e chilomicron dhe dhjamor lidhen me enzimat lipoproteinore të lipazës. Si rezultat, acidet yndyrore të lira lëshohen.
FFA janë kapur nga adipocitet, ku ato përsëri shfaqen në përbërjen e triglicerideve. Nëse muskuli kapet nga FFA, atëherë i përdor ato si një burim energjie, duke u lidhur me metabolizmin ndërqelizor.
Mbetjet (mbetjet e kolomikronit) janë një produkt i procesit lipolitik që ka humbur rreth 75% të triglicerideve, i cili metabolizohet shpejt në mëlçi.
 PL - lipaza hepatike (trigliceride), duke hidrolizuar trigliceridet e mbetjeve të kolomikronit, është ende e përfshirë në eleminimin e mbetjeve. Tek diabeti mellitus tip 2, ndodh shpesh një mosfunksionim në metabolizmin e mbetjeve të holomikronit dhe kolomikronëve. Për më tepër, me këtë formë të hiperglicemisë kronike, aktiviteti i LPL zvogëlohet.
PL - lipaza hepatike (trigliceride), duke hidrolizuar trigliceridet e mbetjeve të kolomikronit, është ende e përfshirë në eleminimin e mbetjeve. Tek diabeti mellitus tip 2, ndodh shpesh një mosfunksionim në metabolizmin e mbetjeve të holomikronit dhe kolomikronëve. Për më tepër, me këtë formë të hiperglicemisë kronike, aktiviteti i LPL zvogëlohet.
Sidoqoftë, rezistenca ndaj insulinës stimulon formimin e kolomikronëve në zorrë. Në rastin e diabetit tip 1, ndërprerjet në metabolizmin e lipideve ndodhin vetëm me kompensimin e sëmundjes. Kjo manifestohet nga një rënie e fortë e aktivitetit të Ll, e cila shoqërohet me një rritje të fortë të sasisë së triglicerideve pas ngrënies.
Hiperlipidemia mund të ndodhë gjithashtu si rezultat i defekteve të përcaktuara gjenetikisht. VLDLP prodhohet nga mëlçia, esterët e kolesterolit dhe triglicerideve janë në thelb, dhe fosfolipidet dhe molekulat Apo 100 janë në sipërfaqe.
Prodhimi i VLDL në mëlçi stimulohet nga marrja e lartë e FFA e indeve të tyre dhjamore. Por sinteza e përmirësuar në mëlçinë e kolesterolit dhe FFA në diabetin jo nga insulina është gjithashtu e mundur, kjo është arsyeja pse rritet edhe prodhimi i VLDL.
Trigliceridet në VLDL në plazmë hidrolizohen në LPL, duke u shndërruar në LSPP të vogla dhe të dendura dhe VLDL. Vlen të përmendet se LPP-të janë të ngjashme me mbetjet e chilomicron, por ato ndryshojnë në atë, përveç përdorimit në mëlçi, ato katabolizohen në gjak me LDL. Pra, aktiviteti i LPL siguron një funksion normal metabolik duke filluar nga VLDL, duke kaluar STD dhe duke përfunduar me LDL.
ApoVUO është proteina e vetme e vendosur në sipërfaqen e LDL që është një ligand për receptorët LDL. Prandaj, përmbajtja e LDL në gjak varet nga dy faktorë:
- disponueshmëria e receptorëve LDL;
- Produkte LDL.
Në diabetin tip 2, trigliceridet VLDL shpesh fryhen. Përqendrimi i shtuar i kolesterolit përmes LDL në hiperglicemia kronike shpjegohet me përmbajtjen e tij të rritur në secilën prej grimcave të lipoproteinës.
Peroksidimi ose glikacioni i LDL çon në një mosfunksionim të eliminimit normal të grimcave të lipoproteinës, duke çuar në faktin se ata fillojnë të mblidhen në muret vaskulare. Përveç kësaj, insulina stimulon shprehjen e gjenit të receptorit LDL, dhe, në përputhje me rrethanat, rezistenca ndaj insulinës ose mungesa e hormoneve gjithashtu mund të ndikojnë negativisht në metabolizmin LDL.
HDL është një strukturë komplekse. Grimcat fillestare quhen prebeta-HDL. Këta janë pranues të kolesterolit të lirë qelizor, kështu që HDL është hapi i parë në transportimin e kolesterolit në mëlçi dhe indet periferike, ku ata dalin nga trupi.
Esteret e kolesterolit gjithashtu mund të jenë pjesë e grimcave VLDL dhe chilomicrons në prani të proteinave të transportit kolesterolil ester. Në diabetin mellitus tip 2, indeksi HDL-C shpesh zvogëlohet për shkak të rritjes së transportit të esterit të kolesterolit nga HDL në HDL.
Sidoqoftë, me diabet tip 1, HDL-C mbetet normale ose pak mbivlerësohet.
Parimet e përgjithshme të trajtimit
 Terapia për dislipideminë diabetike bazohet në tre parime kryesore. Ky është kontrolli i sheqerit në gjak, humbja e peshës dhe dieta.
Terapia për dislipideminë diabetike bazohet në tre parime kryesore. Ky është kontrolli i sheqerit në gjak, humbja e peshës dhe dieta.
Në llojin e dytë të diabetit, marrja e karbohidrateve të thjeshta, kolesterolit dhe yndyrnave të ngopura duhet të jetë e kufizuar. Në menunë ditore, është e dëshirueshme që të përfshihen produkte që përmbajnë acide yndyrore të pangopura dhe fibra dietike, duke përmirësuar kështu profilin e lipideve.
Nëse një diabetik po lufton në mënyrë aktive me peshë të tepërt, atëherë përqendrimi i triglicerideve në gjakun e tij do të ulet me 18%, dhe antitrupat për uljen e kolesterolit-kolesterolit do të ulen me 8%.
Vlen të përmendet se me diabetin që nuk varet nga insulina, marrja e ilaçeve për uljen e sheqerit, përfshirë insulinë shtesë, vetëm pjesërisht rikthen nivelet normale të metabolizmit të yndyrës.
Pra, Metformina mund të ulë vetëm trigliceridet e plazmës në 10%, Pioglitazone - deri në 20%, dhe Rosiglitazone nuk ka asnjë efekt në metabolizmin e lipideve. Sa i përket LDL-C, ilaçet për uljen e sheqerit ndikojnë në këtë proces si më poshtë:
- Metformina zvogëlohet me 5-10%;
- Pioglitazoni rritet me 5-15%;
- Rosiglitazoni rritet me 15% ose më shumë.
Terapia me insulinë kontribuon në një rënie të lehtë të LDL-C. Dhe sulfonamidet nuk kanë një efekt të rëndësishëm në metabolizmin e lipideve.
Në diabetin tip 1, terapia me insulinë intensive mund të zvogëlojë ndjeshëm plazmën LDL-C dhe trigliceridet. Sidoqoftë, niveli i kompensimit për metabolizmin e lipideve nuk ndikon në HDL-C në formën e dytë të diabetit.
Sulfanilamidet që ulin sheqerin në gjak nuk ndikojnë në përqendrimin e HDL-C. Sidoqoftë, Metformin, për shkak të një ulje të triglicerideve, rrit HDL-C, por jo shumë.
Pioglitazone dhe Rosiglitazone rrisin HDL-C te pacientët me diabet tip 2. Pra, për të normalizuar metabolizmin e yndyrës në diabetikët që nuk varen nga insulina, është i nevojshëm trajtimi i uljes së lipideve. Dhe në rastin e llojit të parë të diabetit, është e nevojshme të arrihet kompensimi për metabolizmin e karbohidrateve.
Hipolipidemia në diabet trajtohet me statina dhe ilaçe të tjera, të cilat përfshijnë Niacin, SCF, Fenofibrate, Ezetimibe. Droga të tilla ulin kolesterolin LDL.
Për të rritur HDL-C, përdoren fibrat dhe acidi nikotinik, i cili lejon të ulet niveli i triglicerideve. Gemfibrozil, Fenofibrate, dhe gjithashtu Niacin duhet të ndahen nga grupi i dytë. Nëse niveli i LDL-C është shumë i lartë, atëherë doza të larta të statinave përshkruhen në diabetik.
Hiperlipidemia e kombinuar eliminohet në tre mënyra:
- dozimi i shtuar i statinave;
- një kombinim i satenit me fibrat;
- një kombinim i sateneve me niacin.
Arsyet për të cilat duhet të bëhet një trajtim gjithëpërfshirës për uljen e lipideve janë të ndryshme. Së pari, kjo qasje ul në mënyrë efektive LDL-C dhe LDL-C.
Së dyti, terapia e kombinuar zvogëlon mundësinë e reaksioneve anësore dhe zvogëlon kolesterolin-LDL të shoqëruar me marrjen e fibrateve.
Së treti, kjo qasje lejon përdorimin e SCLC në pacientët me hipertrigliceridemi dhe një tregues të mbivlerësuar të LDL-C.
Grupet e ilaçeve të përdorura për dislipideminë
 Ekzistojnë 3 kategori ilaçesh që ndikojnë në lipoproteinat plazmatike. Këto janë frenues të reduktazës HMG-COA, sekuestrues të acideve biliare, fibrateve.
Ekzistojnë 3 kategori ilaçesh që ndikojnë në lipoproteinat plazmatike. Këto janë frenues të reduktazës HMG-COA, sekuestrues të acideve biliare, fibrateve.
Statinat shpesh përdoren për të ulur përqendrimin e LDL-C, kështu që ato janë të përshkruara për hiperlipidemi. Pravastatin, Simvastatin, Lovastatin janë metabolitët e kërpudhave ose derivatet e metabolitëve. Dhe Rosuvastatin, Atorvastatin, Fluvastatin janë ilaçe sintetike.
Simvastatin dhe Lovastatin konsiderohen "pro-agjentë", sepse ato kanë një efekt terapeutik vetëm pas hidrolizës në mëlçi. Dhe statinat e tjerë ekskretohen në formë aktive.
Parimi i veprimit të frenuesit të reduktazës HMG-COA është se ata shtypin një enzimë kryesore të sintezës së kolesterolit. Për më tepër, këta agjentë ulin prodhimin e Apo B100, të cilët aktivizojnë receptorët LDL dhe përfshijnë lipoproteinat. Kjo çon në faktin se përqendrimi i triglicerideve të VLDL, kolesterolit LDL, papritmas zvogëlohet në gjak.
Farmakokinetika e statinave:
- thithja nga 30 në 90%;
- metabolizuar nga mëlçia nga 50 në 79%;
- ekskretohen nga veshkat.
Me bashkëveprimin e statinave me FFA, thithja e tyre zvogëlohet. Gjithashtu, një efekt i ngjashëm vërehet me një kombinim të barnave që potencojnë efektin miopatik të Lovastatin.
Për më tepër, treguesit e Lovastatin, atorvastatin dhe Simvastatin do të rriten pasi të keni pirë lëng grejpfrut. Me futjen e Warfarin dhe Rosuvastatin, ndodh një rritje në veprimin e protrombinës.
Me një dozë ditore prej 10-40 mg, frenuesit e reduktazës HMG-COA ulin përqendrimin e kolesterolit LDL në 50% dhe rrisin HDL-C me 5-10%.
Statinat tregohen për diabetikët me një TG mesatarisht të rritur dhe me kolesterol të lartë LDL. Ato gjithashtu parandalojnë formimin e gurëve të tëmthit, gjë që është veçanërisht e rëndësishme për neuropatinë diabetike.
Myoziti është reaksioni negativ më i zakonshëm pas marrjes së statinave, por ajo rrallë zhvillohet. Reagimet anësore të tilla si:
- konstipacioni;
- artralgjia;
- dhimbje barku
- dispepsi dhe diarre diabetike;
- dhimbje muskulore.
Sekuestruesit e acideve biliare janë rrëshira që lidhin acidet biliare në zorrët. Droga të tilla ulin LDL-C në 30% duke ndryshuar përmbajtjen e HDL. Potencialisht, SCFA mund të rritin trigliceridet.
Në trajtimin e dislipidemisë me diabet mellitus, efektiviteti i sekretuesve të acideve biliare është i ngjashëm me veprimin e statinave, por vetëm me përdorimin e kombinuar të këtyre barnave. SCFA është zhytur në sasi të vogla në zorrët. Efekti terapeutik përcaktohet nga niveli i uljes së kolesterolit, i cili manifestohet në 2-3 javë.
SCFA ndikojnë në përthithjen e shumë ilaçeve, përfshirë kontraceptivët oralë, antiaritmik dhe antikonvulsant. Prandaj, fondet e tjera duhet të merren vetëm pasi të kenë kaluar 4 orë pas marrjes së SCFA.
Sekuestruesit e acideve biliare përdoren për të eleminuar hiperkolesteroleminë. Por duke qenë se kjo kategori e barnave mund të provokojë një rritje të përqendrimit të triglicerideve, është e rëndësishme të kontrolloni këtë tregues gjatë trajtimit. Prandaj, SCFA nuk duhet të merret te pacientët me hipergliceridemi.
Më shpesh, pas marrjes së SCFA, ndodhin çrregullime të kapsllëkut dhe dispepsionit.Ju nuk mund të kombinoni marrjen e tyre me sulfonamides dhe ilaçe të tjera, duke vëzhguar një pushim gjashtë-orësh. SKHK është kundërindikuar në prani të gurëve në fshikëzën e tëmthit, obstruksionit biliare gastrointestinal dhe të plotë dhe një përqendrim të rritur të triglicerideve.
 Derivatet e acidit fibrik si Hem fibrosili dhe Fenofibrati janë agonistë alfa të PPAR. Droga të ngjashme për diabetin kanë një efekt të fortë në metabolizmin e lipideve, duke zvogëluar mundësinë e zhvillimit të komplikimeve kardiovaskulare. Pra, fibratet ulin kolesterolin-LDL në 20%, trigliceridet - deri në 50%, dhe niveli i kolesterolit-HDL rritet me 10-20%.
Derivatet e acidit fibrik si Hem fibrosili dhe Fenofibrati janë agonistë alfa të PPAR. Droga të ngjashme për diabetin kanë një efekt të fortë në metabolizmin e lipideve, duke zvogëluar mundësinë e zhvillimit të komplikimeve kardiovaskulare. Pra, fibratet ulin kolesterolin-LDL në 20%, trigliceridet - deri në 50%, dhe niveli i kolesterolit-HDL rritet me 10-20%.
Vlen të përmendet që fenofibrati është një alternativë e mirë në trajtimin e përqendrimeve të larta të LDL-C në diabetikët që marrin statina të cilët nuk kishin efektin e dëshiruar.
Fibratet ndikojnë në metabolizmin e lipideve në diabet, duke rritur sintezën:
- lipoproteina lipaza;
- ABC-A1;
- Apo A-P dhe apo A-1 (proteinat kryesore HDL).
Fibratet gjithashtu ulin shprehjen e proteinës kritike të absorbimit të kolesterolit dhe zvogëlojnë apo C-III. Gjithashtu, ilaçet rritin apo A-V, prodhimi i të cilave ul përqendrimin e lipoproteinave, me një sasi të lartë TG.
Përveç kësaj, esterët e fibratit pengojnë lipogjenezën në mëlçi. Ata bashkëveprojnë me receptorin hepatik X, duke penguar lipogjenezën e ndërmjetësuar nga PCR. Derivatet e acidit fibrik gjithashtu kanë një efekt antiatherogenic.
Sidoqoftë, agjentët kryesorë për dislipideminë janë statinat, dhe fibrat janë të përshkruara për diabet të varur nga insulina, vetëm për ata pacientë që nuk mund t'i durojnë këto ilaçe. Për trajtimin e kombinuar të fibrateve, rekomandohet përdorimi i fenofibratit.
Vlen të përmendet se ilaçe të tilla mund të përshkruhen për të zvogëluar LDL me një përqendrim të ulët të TG. Por në këtë rast, shpesh përdoren ilaçe nga grupe të tjera, të tilla si SCFA, acidi nikotinik dhe statinat.
Kohëzgjatja mesatare e terapisë me fibrat është 3-6 muaj. Meqenëse këto ilaçe rrisin mundësinë e kolelithisit, ato nuk duhet të përdoren nga diabetikët me neuropati autonome.
Diabetikët me nefropati dhe pacientët e moshuar duhet të përdorin fibrat me shumë kujdes, pasi ato eliminohen më shumë nga veshkat. Gjatë laktacionit dhe gjatë shtatëzanisë, trajtimi me këta agjentë është i ndaluar.
Reagimet më të zakonshme negative për marrjen e fibrateve janë:
- fryrje;
- të përzier;
- mosfunksionim ngrerë;
- dhimbje barku
- skuqje të lëkurës;
- të vjella;
- diarre;
- marramendje;
- kapsllëk dhe sende.
Përveç statinave, SCFAs dhe fibrateve, për hiperlipideminë që zhvillohet në diabetikët pas 50 vjetësh, acidi nikotinik mund të përshkruhet. Ky është i vetmi agjent ulës i lipideve që ul përqendrimin e lipoproteinës, por ka shumë efekte anësore.
Gjithashtu, një mjek mund të përshkruajë acide yndyrore omega-3 për të ulur hipertriglicerideminë. Për më tepër, OZHK zvogëlon rrezikun e problemeve të zemrës dhe ka efekt antiatrogjenik. Videoja në këtë artikull do t'ju tregojë se si të trajtoni çrregullimet e metabolizmit të lipideve.